Nuevo hito de la terapia de células CAR-T contra el cáncer: logran la remisión total en un paciente en un mes
Paulo Peregrino, de 60 años, padecía un linfoma al que ningún tratamiento convencional había respondido hasta que sus médicos estudiaron su sangre y lograron adaptar la terapia CAR-T a su caso específico.
La esperanza del ARNm: cómo está transformando el tratamiento del cáncer
Una paciente de cáncer tratada con terapia CART: "Me siento muy afortunada"

Las terapias de células CAR-T (receptor de antígeno quimérico) son un enfoque innovador en el tratamiento del cáncer que ha mostrado resultados prometedores en los últimos años. Estas terapias modifican genéticamente las células T del sistema inmunológico del paciente para que reconozcan y ataquen específicamente las células cancerosas. El desarrollo y la aplicación clínica de las terapias CAR-T han sido especialmente destacados en el tratamiento de ciertos tipos de leucemia y linfomas, como la leucemia linfoblástica aguda de células B (LLA-B) y el linfoma difuso de células grandes B (LDCGB). En estos casos, los pacientes que no han respondido a tratamientos convencionales, como la quimioterapia o el trasplante de médula ósea, han experimentado remisiones significativas y, en algunos casos, remisiones completas.
El caso de Paulo Peregrino, un ciudadano brasileño de 60 años diagnosticado con linfoma en 2018, ha llamado la atención esta semana. A través del uso de la terapia de células CAR-T, Paulo logró una remisión total en tan solo un mes, un resultado sorprendente. El brasileño, compartió su experiencia de haber pasado por aproximadamente 45 sesiones de quimioterapia y un trasplante de médula ósea en estos últimos años, sin obtener resultados positivos. Hasta ahora.
Según relató al medio estadounidense CNN, ''teníamos que buscar una alternativa y mi familia encontró en internet el nombre del doctor Vanderson Rocha asociado a la terapia CAR-T''. Ahí inició su proceso de la terapia experimental con estas células que consiste en modificarlas genéticamente para que expresen receptores de antígeno quiméricos (CAR) que reconocen y se unen a los antígenos específicos presentes en las células cancerosas. Esto desencadena una respuesta inmunológica selectiva contra el cáncer y puede llevar a la destrucción de las células malignas.
El mieloma múltiple es una forma de cáncer sanguíneo que impacta a un grupo específico de glóbulos blancos conocidos como células plasmáticas o plasmocitos. Esta enfermedad puede ocasionar daños progresivos en los huesos, los riñones y el sistema inmunológico. Según la Clínica Cleveland, afecta aproximadamente a siete personas de cada 100.000 cada año.
¿Cómo funciona?
El sistema inmunológico tiene la capacidad de reconocer y recordar todas las sustancias presentes en el cuerpo de forma habitual. Cuando se encuentra con una sustancia desconocida, desencadena una respuesta de defensa, atacándola en el proceso.
Así, la relación entre los antígenos y los receptores inmunes se puede comparar con una cerradura y una llave. Al igual que una cerradura solo puede ser abierta con la llave adecuada, cada antígeno extraño tiene un receptor inmune único que puede unirse a él.
En el caso de las células cancerosas también poseen antígenos, pero si las células T no tienen los receptores correctos, no pueden unirse a los antígenos y ayudar a eliminar las células cancerosas. En estas terapias, se obtienen células T de la sangre del paciente y se modifican en el laboratorio mediante la introducción de un gen que codifica un receptor quimérico de antígenos (CAR). Este CAR ayuda a las células T a unirse a un antígeno específico presente en las células cancerosas. Posteriormente, las células CAR-T se reintroducen en el paciente.
Dado que los diferentes tipos de cáncer tdiferentes tipos de cáncerienen antígenos distintos, cada CAR está diseñado para un antígeno de cáncer específico. Por ejemplo, en ciertos tipos de leucemia o linfoma, las células cancerosas tienen un antígeno llamado CD19 en su superficie. Las terapias de células CAR-T desarrolladas para tratar estos tipos de cáncer están diseñadas para unirse al antígeno CD19 y no serán efectivas contra un cáncer que no presente ese antígeno.
Así es como Paulo una remisión total de su linfoma, a través de un estudio de su sangre que logró dirigirse específicamente a las células afectadas por el cáncer. Los avances los compartió a través de una sorprendente imagen en su cuenta de Instagram, dónde se puede apreciar una radiografía completamente diferente en cuestión de semanas:
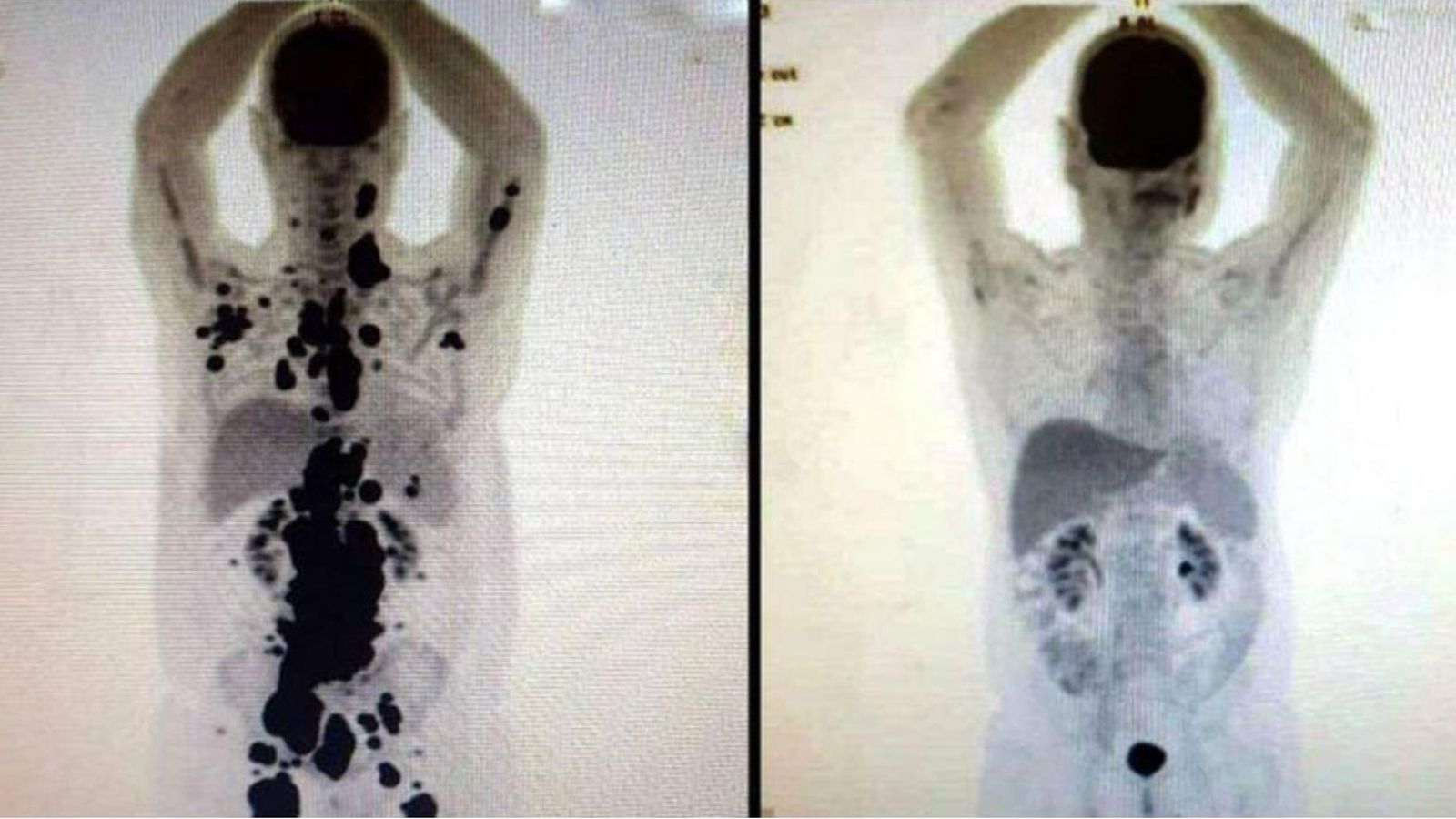
''En abril de 2018 estaba en quimioterapia. Era mi segundo cáncer y mi primer linfoma; no tenía idea de que habría dos más por venir. Fueron 1.800 días, decenas de sesiones de quimioterapia y pruebas de imagen, hospitalizaciones, trasplantes de médula ósea, cuatro biopsias, covid, sangrados, UCI... Incluso, los médicos consideraron un milagro que saliera vivo de la hospitalización y la cirugía. Ahora, en 2023, las imágenes del antes y después no dejan lugar a dudas: ¡Remisión completa de mi tercer linfoma! Es el éxito de Cart T Cell'', relataba en el post.
El primero de estos hitos, ocurrió en 2017 cuando la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA, por sus siglas en inglés) aprobó el primer tratamiento de células CAR-T, llamado Kymriah, para el tratamiento de LLA-B en niños y adultos jóvenes. Desde entonces, se han desarrollado y aprobado otros tratamientos CAR-T para diferentes tipos de cáncer y en diferentes regiones del mundo que han obrado milagros como el de Paulo Peregrino.
Efectos adversos y terapias aprobadas
La Dirección de Alimentos y Medicamentos (FDA, por sus siglas en inglés) de los Estados Unidos ha aprobado las terapias de células CAR-T para el tratamiento de ciertos linfomas, leucemias y mieloma múltiple. Estas terapias generalmente se utilizan después de que otros tratamientos han sido intentados sin éxito.
Entre las terapias de células CAR-T aprobadas se encuentran:
- Tisagenlecleucel, también conocida como tisa-cel (Kymriah).
- Axicabtagene ciloleucel, también conocida como axi-cel (Yescarta).
- Brexucabtagene autoleucel, también conocida como brexu-cel (Tecartus).
- Lisocabtagene maraleucel, también conocida como liso-cel (Breyanzi).
- Idecabtagene vicleucel, también conocida como ide-cel (Abecma).
- Citacabtegene autoleucel, también conocida como cilta-cel (Carvykti).
Pese al éxito rotundo en muchos de los casos que se han tratado con esta terapia personalizada, que reduce en un 74% el riesgo de avance de la enfermedad, también presenta desafíos y posibles efectos secundarios significativos. Algunos de estos efectos secundarios pueden incluir una respuesta inflamatoria exagerada, conocida como síndrome de liberación de citocinas, toxicidades neurológicas, reacciones alérgicas o problemas en el sistema nervioso, entre otros. Además, el alto costo de estas terapias y la complejidad de su producción limitan su accesibilidad.
También te puede interesar
CONTENIDO OFRECIDO POR PHILIP MORRIS